Procedimientos quirúrgicos mas frecuentes
A continuación, puedes obtener información de los procedimientos quirúrgicos mas frecuentes llevado a cabo por cirujanos de cabeza y cuello. Si tienes programado uno de estos, no te olvides de discutir o consultar todas tus ideas conmigo.
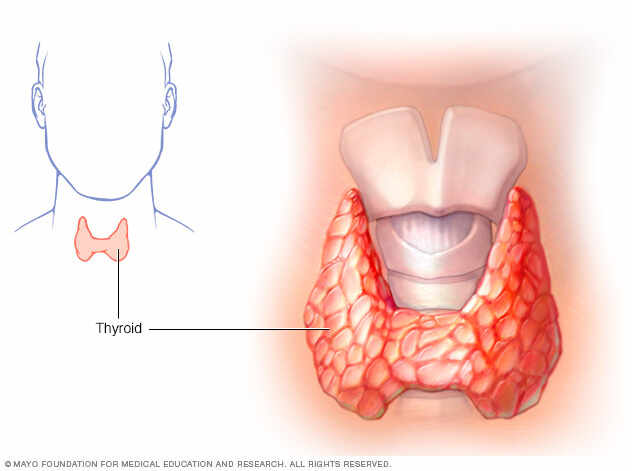
Tiroidectomía
La tiroidectomía es un procedimiento quirúrgico efectivo y ampliamente utilizado para una variedad de condiciones. Corresponde a una de las cirugías más frecuentes de la especialidad y esta indicada en una gran variedad de enfermedades. Sin embargo, como cualquier cirugía, existen riesgos asociados que deben ser considerados y discutidos con el paciente antes de proceder. Los beneficios potenciales, incluido el tratamiento de enfermedades graves y el alivio de síntomas debilitantes, a menudo superan estos riesgos cuando se realiza con un cirujano experimentado en un entorno adecuadamente equipado.
Indicaciones
Nódulos tiroideos: Cuando los nódulos tiroideos son sospechosos de malignidad o causan síntomas como dificultad para tragar o respirar o cambios estéticos del cuello.
Cáncer de tiroides: Para extirpar tumores malignos presentes en la tiroides.
Hipertiroidismo: Cuando la glándula tiroides está hiperactiva y no responde al tratamiento médico.
Riesgos
Alteraciones de la voz: La cercanía de la glándula tiroides a los nervios laríngeos recurrentes aumenta el riesgo de daño a las cuerdas vocales, lo que puede provocar cambios temporales o permanentes en la voz, como ronquera o debilidad vocal.
Hipoparatiroidismo: La tiroidectomía puede resultar en daño o remoción accidental de las glándulas paratiroides, lo que puede conducir a niveles bajos de calcio en la sangre y requerir suplementos de calcio y vitamina D a largo plazo.
Hemorragia: Existe un riesgo de sangrado durante o después de la cirugía, lo que puede requerir intervención adicional o transfusión sanguínea.
Infección: Como con cualquier procedimiento quirúrgico, existe el riesgo de infección en el sitio quirúrgico.
Hipotiroidismo: La extirpación total de la glándula tiroides resultará en la necesidad de terapia de reemplazo hormonal de por vida para mantener los niveles adecuados de hormonas tiroideas en el cuerpo.
Beneficios
Tratamiento del cáncer de tiroides: La tiroidectomía puede ser curativa en casos de cáncer de tiroides, especialmente si se realiza tempranamente y se elimina todo el tejido canceroso.
Alivio de síntomas: Para pacientes con nódulos tiroideos sintomáticos o bocio multinodular, la tiroidectomía puede aliviar los síntomas relacionados, como dificultad para tragar, respirar o presión en el cuello.
Control del hipertiroidismo: En pacientes con hipertiroidismo grave o resistente al tratamiento médico, la tiroidectomía puede ser una opción para controlar la actividad excesiva de la glándula tiroides.
Tipos de procedimientos
Lobectomía
La lobectomía implica la extirpación de uno de los lóbulos de la glándula tiroides, dejando intacto el otro lóbulo.
Se realiza principalmente en casos de nódulos tiroideos unilaterales, donde la patología está confinada a un solo lado y no hay sospecha de enfermedad en el otro lóbulo.
También puede ser una opción en casos de cáncer de tiroides de bajo riesgo y tamaño pequeño en un solo lóbulo.
Riesgos: Los riesgos asociados con la lobectomía de tiroides son similares a los de cualquier procedimiento quirúrgico, como infección, hemorragia y daño a estructuras vecinas como los nervios laríngeos recurrentes y las glándulas paratiroides.
Sin embargo, dado que solo se extirpa un lóbulo, el riesgo de hipotiroidismo permanente es menor en comparación con la tiroidectomía total.
Beneficios:
- Preservación de la función tiroidea en el lóbulo no extirpado, lo que reduce el riesgo de hipotiroidismo permanente.
- Menor impacto en la voz y el calcio sérico en comparación con la tiroidectomía total.
Tiroidectomía Total
La tiroidectomía total implica la extirpación completa de la glándula tiroides.
Se indica en casos de cáncer de tiroides, enfermedad de Graves-Basedow (hipertiroidismo), bocio multinodular con síntomas significativos, nódulos tiroideos malignos o sospechosos, y casos de bocio difuso.
Riesgos: Los riesgos incluyen los asociados con cualquier cirugía de cabeza y cuello, como infección, hemorragia y daño a estructuras vecinas como los nervios laríngeos recurrentes y las glándulas paratiroides.
Beneficios:
- Eliminación completa del tejido tiroideo, lo que puede ser curativo en casos de cáncer de tiroides.
- Control efectivo del hipertiroidismo en pacientes con enfermedad de Graves-Basedow.
- Evaluación histológica completa de toda la glándula, lo que permite una determinación precisa de la extensión de la enfermedad y guía el tratamiento posterior.
Tiroidectomía Total Ampliada
La tiroidectomía total ampliada implica la extirpación de la glándula tiroides junto con estructuras vecinas adicionales, como los ganglios linfáticos cervicales y, en algunos casos, partes de la tráquea, el esófago u otras estructuras.
Se realiza en casos de cáncer de tiroides avanzado con invasión de estructuras vecinas.
Riesgos: Los riesgos son similares a los de la tiroidectomía total, con la adición de los asociados con la disección de ganglios linfáticos y la posible resección de partes de la tráquea o el esófago, como el riesgo de fístula.
El riesgo de daño a estructuras vecinas y complicaciones relacionadas con la cirugía es mayor debido a la extensión del procedimiento.
Beneficios:
- Resección completa de la enfermedad y estructuras invadidas por el cáncer de tiroides, lo que puede mejorar las tasas de supervivencia y reducir el riesgo de recurrencia.
- Permite una evaluación más precisa de la extensión de la enfermedad y guía el tratamiento adyuvante, como la radioterapia y la terapia con yodo radiactivo.
La elección entre lobectomía, tiroidectomía total y tiroidectomía total ampliada depende de la indicación clínica específica, la extensión de la enfermedad y los factores individuales del paciente. Es importante discutir los riesgos y beneficios de cada opción con el paciente para tomar la decisión más adecuada para su caso particular.
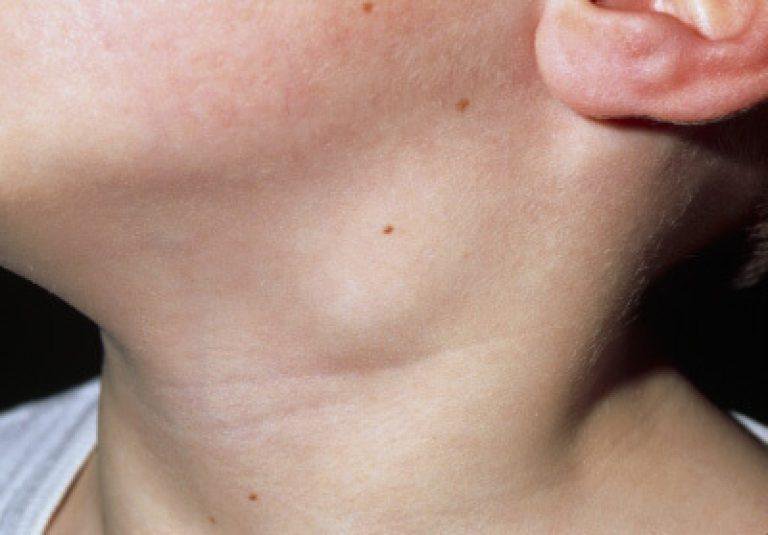
Biopsia Ganglionar
La biopsia ganglionar en cirugía de cabeza y cuello es un procedimiento fundamental para el diagnóstico y manejo de una variedad de condiciones, incluyendo el cáncer y las enfermedades linfoproliferativas. Aunque conlleva riesgos inherentes, los beneficios de obtener un diagnóstico preciso y guiar el tratamiento adecuado generalmente superan estos riesgos cuando se realiza por un cirujano experimentado en un entorno adecuado.
Indicaciones
La biopsia ganglionar en cirugía de cabeza y cuello se realiza con el propósito de obtener muestras de ganglios linfáticos para su análisis histopatológico. Se utiliza en una variedad de situaciones, incluyendo:
- Diagnóstico de enfermedades linfoproliferativas: Como linfomas y enfermedad de Hodgkin, donde la biopsia ganglionar es fundamental para establecer un diagnóstico definitivo.
- Evaluación de metástasis: Cuando hay sospecha clínica o radiológica de metástasis ganglionar en pacientes con cáncer de cabeza y cuello.
- Evaluación de adenopatías persistentes o aumentadas de tamaño: Para determinar la causa subyacente, que puede ser benigna o maligna.
- Evaluación de la respuesta al tratamiento: Después de la terapia, la biopsia ganglionar puede ser necesaria para evaluar la respuesta al tratamiento y guiar la gestión posterior.
Riesgos
Sangrado: Existe un riesgo de sangrado durante o después del procedimiento, especialmente en áreas con alta vascularización.
Infección: Como con cualquier procedimiento quirúrgico, existe un riesgo de infección en el sitio de la incisión.
Dolor y molestias: Puede experimentarse dolor o molestias en el sitio de la incisión después del procedimiento, que generalmente se controlan con analgésicos.
Daño a estructuras vecinas: Existe un riesgo de daño a estructuras nerviosas, vasculares o viscerales cercanas al sitio de la biopsia.
Beneficios
Diagnóstico preciso: La biopsia ganglionar proporciona muestras de tejido para su análisis histopatológico, lo que permite un diagnóstico preciso de la causa subyacente de las adenopatías.
Planificación del tratamiento: El resultado de la biopsia ganglionar guía la planificación del tratamiento, incluyendo la selección de terapias específicas y la determinación del pronóstico.
Evaluación de la extensión de la enfermedad: En pacientes con cáncer, la biopsia ganglionar ayuda a determinar la extensión de la enfermedad y la presencia de metástasis, lo que es crucial para la estadificación y el manejo adecuado.
Seguimiento de la respuesta al tratamiento: La biopsia ganglionar puede ser necesaria para evaluar la respuesta al tratamiento y ajustar la terapia en consecuencia.
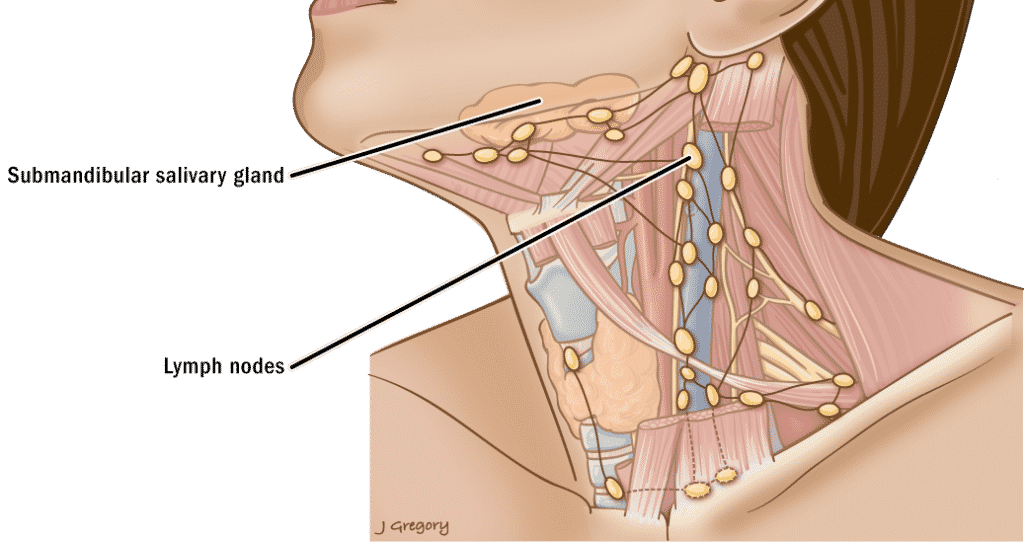
Parotidectomía
Introducción
La parotidectomía es un procedimiento quirúrgico utilizado para extirpar la glándula parótida, que es la glándula salival más grande del cuerpo y se encuentra en la región lateral y inferior de la cara. Se realiza en una variedad de condiciones, incluyendo tumores benignos y malignos, así como en casos de inflamación crónica o sialoadenitis recurrente.
Indicaciones
- Tumores parotídeos: La parotidectomía se indica en casos de tumores que pueden ser benignos (como el adenoma pleomorfo) o malignos (como el carcinoma mucoepidermoide o el carcinoma adenoidocístico).
- Infecciones crónicas: En casos de sialoadenitis recurrente o inflamación crónica de la glándula parótida que no responde al tratamiento médico, la parotidectomía puede ser necesaria para aliviar los síntomas y prevenir complicaciones.
Diferencia entre Parotidectomía Suprafacial y Total
Parotidectomía Suprafacial: Se refiere a la extirpación parcial de la glándula parótida, preservando parte del tejido glandular. Este procedimiento se utiliza en casos de tumores benignos pequeños que no comprometen toda la glándula parótida o cuando se necesita preservar la función salival.
Parotidectomía Total: Implica la extirpación completa de la glándula parótida, incluidos todos sus lóbulos y tejido glandular. Se realiza en casos de tumores malignos que comprometen toda la glándula parótida o cuando existe un alto riesgo de recurrencia.
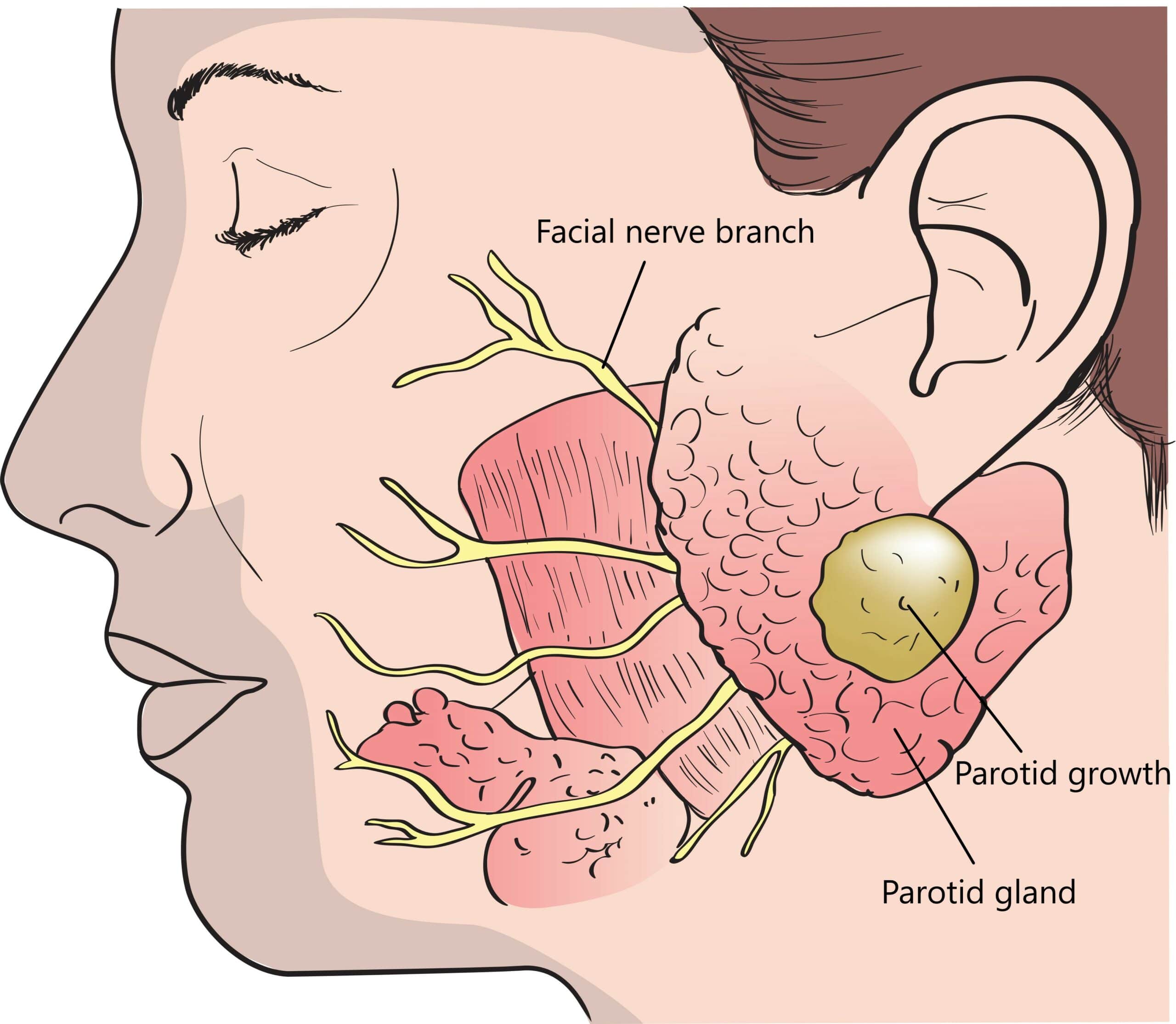
Riesgo de Lesión del Nervio Facial
Durante la parotidectomía, uno de los mayores riesgos es la lesión del nervio facial, que es responsable del movimiento de los músculos faciales. Este nervio atraviesa la glándula parótida y es crucial para la función motora de la cara. La lesión del nervio facial puede ocurrir durante la identificación, diseccion o manipulación de la glándula parótida durante la cirugía. Los factores que pueden aumentar el riesgo de lesión del nervio facial incluyen:
- Anatomía variable: La ubicación y el curso del nervio facial pueden variar entre pacientes, lo que puede dificultar su identificación y preservación durante la cirugía.
- Tamaño y ubicación del tumor: Tumores grandes o profundos pueden ejercer presión sobre el nervio facial, aumentando el riesgo de lesión durante su manipulación o resección.
- Experiencia del cirujano: La habilidad y experiencia del cirujano en la identificación y preservación del nervio facial son factores determinantes en el riesgo de lesión durante la parotidectomía.
La lesión del nervio facial durante la parotidectomía puede resultar en diversos grados de parálisis facial, que pueden ser temporales o permanentes.
Aunque el riesgo de esta complicación es bajo, nunca llega a ser cero, por lo anterior se recomienda que la cirugía sea llevada a cabo por cirujanos expertos apoyados en tecnologías que ayudan a disminuir dicho riesgo. En nuestro equipo usamos de rutina el monitor del nervio facial que nos permite identificar con menor posibilidad de daño, tanto el tronco como sus ramas principales y podemos hacer seguimiento de las mismas durante todo el procedimiento.
Otros riesgos
Hematoma: Existe un riesgo de formación de hematoma en el sitio quirúrgico, que puede requerir drenaje quirúrgico adicional.
Infección: Como con cualquier procedimiento quirúrgico, existe un riesgo de infección en el sitio de la incisión.
Beneficios
Tratamiento de la enfermedad: La parotidectomía permite la extirpación completa o parcial de tumores benignos y malignos de la glándula parótida, lo que puede ser curativo en casos de cáncer y aliviar los síntomas en casos de tumores benignos.
Preservación de la función facial: Con un manejo cuidadoso de las estructuras nerviosas cercanas, se puede preservar la función facial en la mayoría de los casos, especialmente en la parotidectomía suprafacial.
Prevención de complicaciones: En casos de infecciones crónicas o sialoadenitis recurrente, la parotidectomía puede prevenir complicaciones graves y mejorar la calidad de vida del paciente.

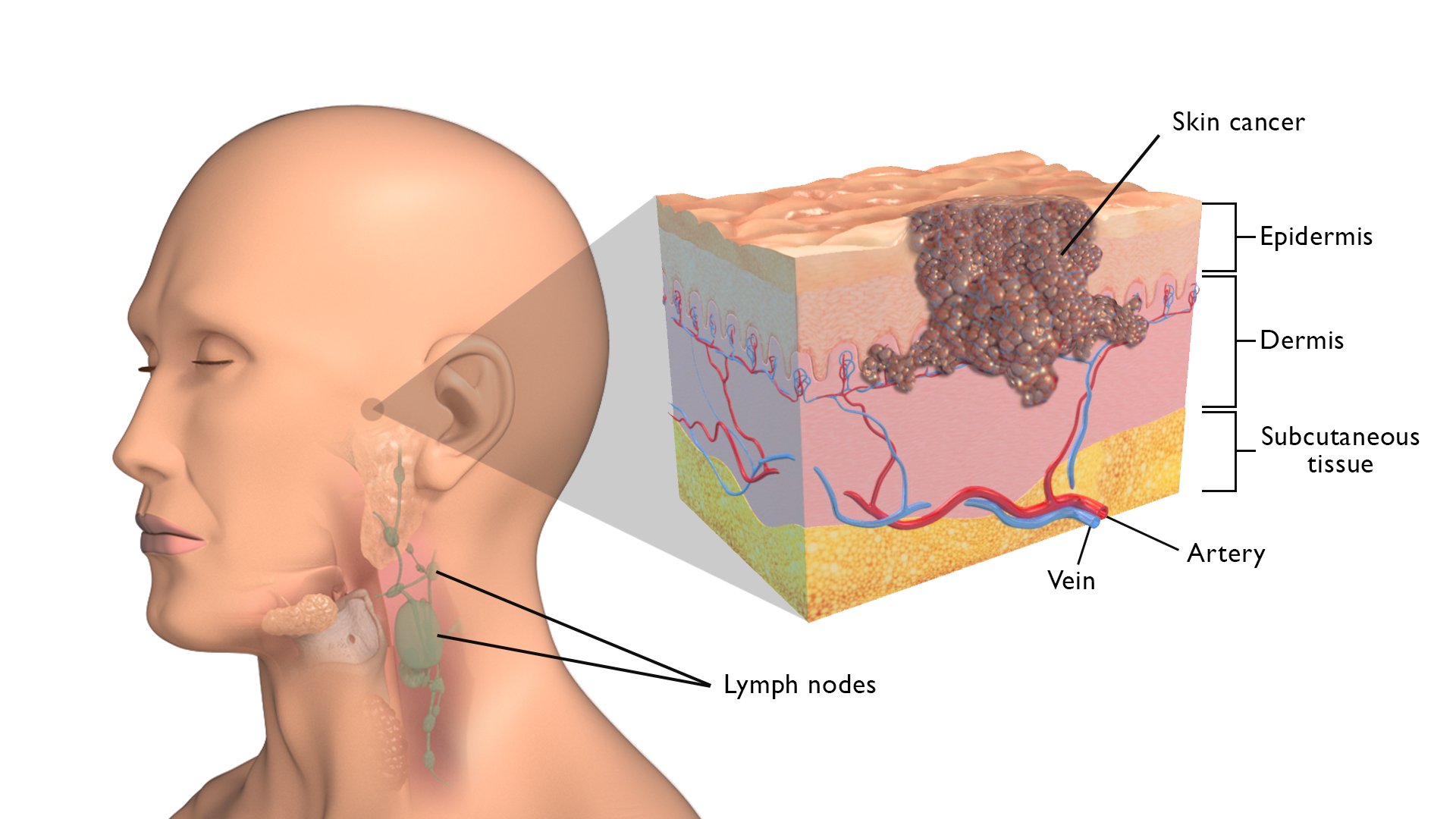
Cirugía del cáncer de piel
El cáncer de piel es una enfermedad en la que células malignas se desarrollan en los tejidos de la piel. Hay varios tipos de cáncer de piel, siendo los más comunes los carcinomas basocelulares, los carcinomas escamosos y los melanomas. La cirugía es la opción mas aceptada para su tratamiento con intención curativa, especialmente en etapas tempranas.
Como mencionamos existen tres tipos de cáncer de piel que son los más frecuentes:
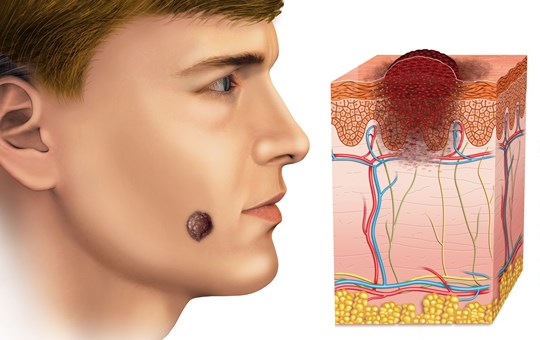
- Carcinoma Basocelular: Es el tipo más común de cáncer de piel. Suele desarrollarse en áreas expuestas al sol, como la cara, el cuello y las manos. Tiende a crecer lentamente y rara vez se propaga a otras partes del cuerpo. Se caracteriza por tener un aspecto perlado, translúcido y con bordes elevados.
- Carcinoma Escamoso: Se desarrolla en las capas superficiales de la piel y puede aparecer como un parche escamoso, una úlcera o una protuberancia elevada. Puede ser causado por la exposición crónica al sol, el tabaquismo, las quemaduras solares repetidas o la radiación. Tiene un potencial mayor de diseminación que el carcinoma basocelular, especialmente si no se trata.
- Melanoma: Es menos común que los carcinomas basocelulares y escamosos, pero es más agresivo y tiene un mayor riesgo de diseminación a otros órganos. Se origina en las células productoras de pigmento de la piel, llamadas melanocitos. Puede aparecer como un lunar o nevo atípico, que cambia de color, tamaño o forma con el tiempo. Es más común en áreas del cuerpo expuestas al sol, pero también puede desarrollarse en áreas no expuestas.
Tratamiento quirúrgico
La cirugía en estos tumores tiene dos etapas:
1.- Etapa de diagnóstico: En la cual se extrae un fragmento o toda la lesión sospechosa para ser evaluada y obtener un diagnóstico preciso desde el punto de vista histológico lo que determinara el tratamiento de la segunda en la segunda etapa.
2.- Etapa de tratamiento:
- Ampliación de márgenes y cierre primario: Para la mayoría de los cáncer de piel, en etapas tempranas, la cirugía se presenta como un tratamiento oncológico con alta tasa de curación. Estos tratamientos consisten en la extirpación de la lesión tumoral, o cicatriz de la biopsia inicial, rodeado de tejido sano lo que evita la persistencia de células malignas en el área de resección.
- Ampliación de márgenes y cierre con colgajos En lesiones de mayor tamaño usualmente el defecto de la resección es reconstruido por medio de colgajos que nos entregan un resultado funcional y estético de alta calidad.
- Ampliación de márgenes y BLNC: En el caso del melanoma, la cirugía de ampliación del margen es la técnica estándar, pero usualmente debe acompañarse del estudio de los ganglios linfáticos cercanos para identificar la presencia de metástasis microscópicas; esto se denomina biopsia de linfonodos centinelas (BLNC).
- Otros: En casos avanzados, se pueden realizar procedimientos más extensos, como la disección de ganglios linfáticos, para evaluar la propagación del cáncer y la necesidad de reconstrucciones complejas para reparar los defectos de la resección.